Poin-poin penting
Epilepsi Regional adalah subtipe epilepsi yang ditentukan oleh zona awal kejang (SOZ) yang mencakup setidaknya lima kontak elektroda (>4 cm terpisah) menggunakan elektroda intrakranial.
Ada pemahaman terbatas mengenai presentasi klinis dan pilihan pengobatan untuk Epilepsi Regional.
Kami menyajikan kasus seorang wanita berusia 31 tahun dengan epilepsi resistan obat difus yang terletak di daerah temporo-oksipital kirinya, yang memenuhi kriteria diagnostik terkini yaitu epilepsi regional.
Meskipun SOZ lebih besar terlihat dalam RE, penemuan bedah mungkin masih efektif dan hasil awal yang menjanjikan menunjukkan potensi kemanjuran terapi neuromodulasi untuk RE.
Namun, uji coba kontrol acak yang lebih besar diperlukan untuk menilai efektivitas terapi stimulasi.
Epilepsi regional (RE) merupakan subtipe epilepsi langka yang didefinisikan oleh zona onset kejang (SOZ) yang mencakup sedikitnya lima kontak elektroda (>4 cm terpisah) selama pemantauan intrakranial.1 Kami melaporkan seorang perempuan berusia 31 tahun yang kidal dengan RE dan tidak diketahui faktor risiko epilepsinya (termasuk riwayat keluarga, trauma kepala, infeksi SSP, atau komplikasi perinatal).
Pada usia 18 tahun, pasien mulai mengalami kejang terkait tidur yang berkembang menjadi kejang tonik-klonik bilateral tanpa aura dan afasia ekspresif pascaiktal. Pada usia 20 tahun, kejangnya meliputi sensasi “kemerahan”, ketidaknyamanan perut, dan pengaburan cepat pada bidang pandang kanan, berkembang menjadi kebutaan total pada bidang pandang kanan, diikuti oleh mati rasa dan rasa berat di sisi kanan. Kejang mingguan ini meliputi hilangnya kesadaran, deviasi kepala ke kiri, bersenandung, automatisme bimanual, dan aktivitas tonik-klonik bilateral. Meskipun diobati dengan empat obat antikejang, ia menjadi resistan terhadap obat.
Lonjakan EEG kulit kepala sering diamati di area temporo-oksipital dan lebih sedikit di daerah anterior hingga pertengahan temporal kiri (Gambar 1B ). Tiga kejang tertangkap, dua dari daerah oksipito-temporal (Gambar 1A ) dan satu dari daerah anterior hingga pertengahan temporal.
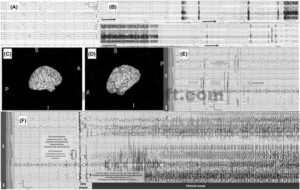
(A,B) Elektroensefalogram kulit kepala interiktal. EEG kulit kepala bipolar longitudinal antero-posterior, saat mengantuk yang menggambarkan aktivitas delta ritmis intermiten yang sering terjadi di daerah oksipito-temporal kiri (T5–O1) dengan penyebaran ke daerah parietal (P3) (LFF:1.0, HFF:70, Sensitivitas 7 mm/detik, Notch: Off). (B) Elektroensefalogram kulit kepala iktal. Dari kiri ke kanan, mengikuti arah panah merah pada gambar: Periode kejang berurutan EEG kulit kepala bipolar longitudinal antero-posterior, selama terjaga dengan gelombang delta intermiten di daerah temporo-oksipital posterior (T5–01) yang meningkat dan memudar dengan frekuensi meningkat, amplitudo menurun dari ritme theta ke ritme alfa-theta, menyebar ke daerah temporal anterior (T3–F7) dengan amplitudo meningkat ke rentang delta, dengan morfologi ini berlangsung lebih dari satu menit, kemudian menjalar ke daerah sagital-sentral ipsilateral, dengan perkembangan ke tonik-klonik bilateral. Pascaktal, delta di belahan kiri. Titik-titik kuning bergaris menggambarkan onset klinis. (LFF:1.0, HFF:35, Sensitivitas 7 mm/detik, Notch: Mati, kecepatan kertas 15 mm/detik). (C,D): Representasi elektroda intrakranial menggunakan Slicer, visualisasi elektroda belahan kanan (C) dan visualisasi elektroda belahan kiri (D). (E) Perekaman Stereo-elektroensefalograf Intrakranial Interiktal. EEG intrakranial bipolar, selama mengantuk, dengan kontak kiri terwakili di panel atas (biru) dan kontak kanan di panel bawah (oranye). Tanda kurung biru menggambarkan lonjakan tegangan tinggi, sinkronis di atas daerah oksipital temporal kiri, baik kontak mesial maupun neokorteks; terkadang aktivitas sinkronis juga terlihat di atas insula posterior (juga kontak neokorteks dan mesial). Tanda kurung ungu menggambarkan lonjakan tegangan tinggi sinkronis di atas daerah mesial dan neokorteks supra dan infrakalkarina kiri. Ini sering kali dipimpin oleh lonjakan yang digambarkan dalam tanda kurung merah, seperti yang terlihat di sini. Lebih jarang: Tanda kurung merah menggambarkan lonjakan sinkronis tegangan tinggi yang melibatkan kontak hipokampus anterior dan posterior kiri, baik daerah mesial maupun neokorteks. (LFF:1.0, HFF: Mati, Sensitivitas 7 mm/detik, Notch: Mati, Laju pengambilan sampel: 1280). (F) Rekaman stereo-EEG intrakranial iktal. EEG intrakranial montase bipolar, selama mengantuk, dengan kontak kiri terwakili di panel atas (biru) dan kontak kanan di panel bawah (oranye). (Kurung biru) Menggambarkan lonjakan sentinel yang melibatkan daerah oksipital temporal kiri; dalam waktu kurang dari satu detik lonjakan tegangan tinggi (Kurung kuning) yang melibatkan seluruh kontak di belahan kiri, dengan tegangan maksimum di hipokampus anterior dan posterior kiri (baik kontak mesial maupun neokorteks). Kurang dari satu detik setelahnya, polyspike dalam rentang alfa-beta terlihat di atas kontak mesial hipokampus anterior dan posterior kiri secara dominan (digambarkan oleh angka 2), kemudian lonjakan sentinel sinkronis di atas oksipital temporal superior kiri,kontak mesial dan neokorteks supra dan infrakalkarina kiri, dan kontak neokorteks dan mesial lingual kiri. Aktivitas tersebut kemudian terus menyebar ke struktur ini dan ke hemisfer kiri. Tidak terlihat penyebaran ke hemisfer kanan. (LFF:1.0, HFF: Mati, Sensitivitas 7 mm/detik, Takik: Mati, Laju pengambilan sampel: 1280).
Hasil MRI otak dan penilaian neuro-oftalmologi pasien normal. Pencitraan PET menunjukkan hipometabolisme difus di lobus temporal kiri dan hipometabolisme sedang di insula kiri, frontal mesial inferior, orbitofrontal, parietal, dan daerah oksipital (Gambar S1 ). Evaluasi neuropsikologisnya menunjukkan disfungsi temporal neokorteks kiri dan dominasi hemisfer kiri.
Tinjauan bedah multidisiplin mengidentifikasi ciri-ciri klinis dan elektrografi yang terkait dengan daerah temporal, oksipital, dan parietal neokorteks. Stereo-elektroensefalografi (SEEG) direkomendasikan. Elektroda dipasang di persimpangan temporal, oksipital, dan temporo-oksipital kiri, dan elektroda di daerah temporal mesial kontralateral (Gambar S2 ).
Secara interiktal, SEEG merekam lonjakan sinkron tegangan tinggi di regio temporal-oksipital superior kiri, yang melibatkan kontak mesial dan neokorteks. Lonjakan yang sering terjadi dicatat di kontak temporal mesial kiri, dan lonjakan yang lebih jarang terjadi di regio temporal neokorteks kiri (Gambar 1E ). Dari 17 kejang yang terekam, 12 berasal dari area temporal kiri (elektroda temporal neokorteks kiri dan temporo-oksipital) (Gambar 1F ). Dua kejang dimulai di regio kalkarina dan menyebar ke lobus temporal. Sebagian besar kejang didahului oleh sensasi epigastrium yang diikuti oleh hilangnya kesadaran. Kejang yang melibatkan regio kalkarina menghasilkan fenomena visual yang digambarkan sebagai penampakan “kaleidoskop” di lapang pandang kanan. Stimulasi frekuensi rendah memicu kejang dari kontak neokorteks dan mesial di kontak temporal-oksipital-parietal kiri. Pengujian bahasa di regio temporal neokorteks anterior kiri mengungkapkan afasia, konsisten dengan SOZ yang diidentifikasi selama stimulasi.
Operasi resektif lengkap pada pasien dengan SOZ yang luas di area otak yang tidak fasih telah menghasilkan hasil yang positif. 2 Namun, untuk pasien ini, keterlibatan difus area otak yang fasih membuat operasi tidak dapat dilakukan. Sebagai gantinya, stimulator saraf vagus ditanamkan, mengurangi frekuensi kejang hingga 75% pada 20 bulan dan 85%–95% pada tindak lanjut 29 bulan, dibandingkan dengan 2–3 kejang minor per minggu dan kejang tonik–klonik bilateral dua kali sebulan sebelum implantasi. Pasien melaporkan penurunan keparahan kejang dan peningkatan kualitas hidup yang signifikan, termasuk kembali bekerja. Hasil ini sejalan dengan penelitian yang menunjukkan lebih dari 50% pengurangan kejang median setelah 2 tahun VNS. 3 Selain itu, stimulasi otak dalam yang menargetkan nukleus pulvinar dan nukleus sentromedian talamus telah menunjukkan manfaat klinis bagi pasien dengan RE. 4 , 5 Demikian pula, neurostimulasi responsif telah menunjukkan hasil positif dalam merawat pasien RE ketika sadapan ditempatkan setidaknya 1 cm terpisah dan mengapit SOZ regional. 1 Ketergantungan pada perangkat neurostimulasi mendorong perlunya studi perbandingan prospektif untuk menentukan modalitas pengobatan yang optimal.
Mendefinisikan RE dalam kaitannya dengan epilepsi temporal plus (TPE) sangatlah penting. TPE mencakup daerah temporal dan sekitarnya (seperti perisylvian dan temporo-parietal-occipital junction), sementara RE merujuk pada semua jaringan epileptogenik yang meluas secara regional (mencakup setidaknya lima kontak elektroda yang berjarak lebih dari 4 cm selama pemantauan intrakranial). Dengan demikian, RE mencakup TPE. RE dapat menimbulkan kejang fokal dan umum, sehingga memerlukan pendekatan diagnostik yang komprehensif. 6 Deteksi epilepsi regional bergantung pada EEG intrakranial, dengan lonjakan interiktal unilateral difus yang membantu diferensiasi dari jenis epilepsi lainnya. Etiologi RE yang dilaporkan mencakup malformasi kortikal (seperti displasia kortikal fokal) dan kondisi perkembangan, dengan studi genetik yang mengidentifikasi gen DEPDC5, Shank3, dan Prickle1 yang terkait dengan disfungsi sinaptik dan ambang kejang yang berubah. 1 , 2 , 5 , 7 , 8
RE masih merupakan kondisi yang kompleks dan belum banyak diteliti. Terjadinya kejang fokal dan umum menyoroti perlunya pendekatan diagnostik yang menyeluruh. Kasus ini menunjukkan bahwa VNS memberikan terapi yang efektif untuk RE tanpa penargetan neuroanatomi yang tepat.
INFORMASI PENDANAAN
Penulis tidak menerima dana apa pun untuk publikasi ini.
PERNYATAAN KONFLIK KEPENTINGAN
Tidak ada penulis yang memiliki konflik kepentingan untuk diungkapkan.
PERNYATAAN PERSETUJUAN PASIEN
Persetujuan tertulis diberikan oleh pasien untuk publikasi gambar yang disertakan dalam
